Διαταραχή αιμορραγίας
εισαγωγή
Περίπου ένα στα 5.000 άτομα παγκοσμίως έχει αιμορραγική διαταραχή. Σε τεχνικούς όρους, ονομάζεται διαταραχή πήξης Κοαλοπάθεια. Μια αιμορραγική διαταραχή μπορεί να αναπτυχθεί σε δύο κατευθύνσεις. Από τη μία πλευρά, μπορεί να προκύψει υπερβολική πήξη. Το αίμα γίνεται παχύτερο, οπότε υπάρχει κίνδυνος θρόμβων αίματος, δηλ. Ο σχηματισμός Θρόμβωση ή ΕμβολισμοίΤο αποτέλεσμα της μεταφοράς θρόμβων αυξάνεται. Από την άλλη πλευρά, η πήξη του αίματος μπορεί να είναι πολύ αδύναμη, έτσι Αυξημένος κίνδυνος αιμορραγίας είναι. Σε όλο τον κόσμο, πάνω από το ένα τοις εκατό του πληθυσμού πάσχει από αιμορραγική διαταραχή με αυξημένο κίνδυνο αιμορραγίας.
Στο Πήξη / αιμόσταση είναι μια πολύπλοκη αλυσίδα λειτουργίας. Στην αρχή υπάρχει στένωση των τοπικών αιμοφόρων αγγείων για την ελαχιστοποίηση της αιμορραγίας. Στη συνέχεια, τα αιμοπετάλια συγκεντρώνονται για να κλείσουν γρήγορα την πληγή. Το σύμπλοκο αιμοπεταλίων σταθεροποιείται και πάλι από νήματα ινώδους. Τα νήματα ινώδους προκύπτουν από την αλληλεπίδραση συνολικά 12 παραγόντων πήξης. Η πήξη του αίματος βασίζεται σε πολλά διαφορετικά συστατικά, καθένα από τα οποία είναι ατομικά ευαίσθητο σε ελαττώματα, έτσι μπορεί να προκύψουν σφάλματα σε διάφορα μέρη. Στο τέλος, πολλές διαφορετικές ασθένειες μπορεί να οδηγήσουν σε διαταραχή αιμορραγίας.
Διαβάστε επίσης: Πήξης του αίματος
Συμπτώματα
Οι ασθενείς με διαταραχή της πήξης επηρεάζονται κυρίως από τη συχνή εμφάνιση μώλωπες (Αιματώματα) επί. Μια μελανιά μπορεί να εμφανιστεί σε αυτά ακόμη και με ένα ελαφρύ χτύπημα. Οι μώλωπες εμφανίζονται συχνά σε πιο ασυνήθιστα μέρη, όπως τα άνω χέρια ή στο πίσω μέρος. Εκτός από τους μώλωπες, υπάρχουν και άλλα σημάδια αιμορραγίας στο δέρμα. Αυτά περιλαμβάνουν πάνω απ 'όλα τα λεγόμενα Πετέκια. Πρόκειται για πολύ μικρές αιμορραγίες στο δέρμα ή στους βλεννογόνους που εμφανίζονται χαρακτηριστικά σε άτομα με διαταραχή πήξης του αίματος. Μερικές φορές οι αιμορραγίες του δέρματος μπορεί να είναι μεγαλύτερες και μοιάζουν με εξάνθημα. Σε αυτήν την περίπτωση μιλάει κανείς Πουπούρα.
Επιπλέον, η αιμορραγία, όπως με μια μικρή τομή, διαρκεί περισσότερο επειδή το σώμα δεν μπορεί να σταματήσει την αιμορραγία τόσο γρήγορα όσο σε ένα υγιές άτομο λόγω της διαταραχής της πήξης. Η δευτερογενής αιμορραγία συμβαίνει συχνά όταν η πραγματική αιμορραγία έχει ήδη σταματήσει. Είναι επίσης τυπικό για άτομα με διαταραχή πήξης ότι υπάρχει συχνή ρινορραγία ή αιμορραγία των ούλων. Οι ασθενείς με διαταραχή πήξης παρατηρούνται επομένως συχνά κατά τη διάρκεια της οδοντιατρικής θεραπείας από υπερβολική αιμορραγία που είναι δύσκολο να σταματήσει. Στις γυναίκες, παρατηρούνται επίσης αυξημένες και παρατεταμένες περίοδοι της εμμήνου ρύσεως. Σοβαρές επιπλοκές μπορεί να προκύψουν λόγω της αυξημένης τάσης για αιμορραγία, για παράδειγμα υπάρχει αυξημένος κίνδυνος εγκεφαλικής αιμορραγίας ή αιμορραγίας στις αρθρώσεις. Η εμφάνιση των συμπτωμάτων ποικίλλει ευρέως και εξαρτάται από τον τύπο της νόσου και τη σοβαρότητα της σοβαρότητάς της. Για παράδειγμα, ορισμένοι ασθενείς δεν εμφανίζουν συμπτώματα έως ότου έχουν υποστεί ατύχημα ή παρόμοια, ενώ άλλοι εμφανίζουν συμπτώματα στην καθημερινή ζωή.
Αυτό το άρθρο μπορεί επίσης να σας ενδιαφέρει: Αιμόσταση - Ο γρηγορότερος τρόπος για να σταματήσετε την αιμορραγία
Έχετε αυξημένη τάση για αιμορραγία; Έχετε αιμορραγίες στο δέρμα; Ίσως η ασθένεια του Werlhof είναι πίσω από τα παράπονά σας. Διαβάστε περισσότερα σχετικά με αυτό στη διεύθυνση: Η νόσος του Werlhof - είναι ιάσιμη;
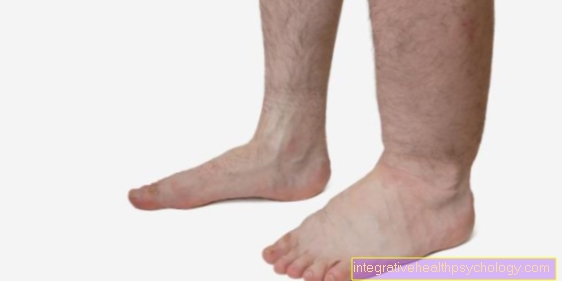
Εάν υπάρχει υπερβολική πήξη του αίματος, τα συμπτώματα εμφανίζονται συνήθως μόνο όταν είναι ήδη θρόμβωση έχει σχηματιστεί. Οι θρομβώσεις συνήθως εμφανίζονται στις φλέβες του κάτω ποδιού. Ο θρόμβος αίματος περιορίζει τη ροή του αίματος και προκαλεί πόνο στο πόδι. Καθώς ο πόνος εξελίσσεται, η ένταση του πόνου αυξάνεται και το πόδι διογκώνεται και γίνεται ζεστό. Σε περίπτωση αυξημένης πήξης του αίματος, μπορεί επίσης να εμφανιστεί ο λεγόμενος θρόμβος που εξαπλώνεται στα αγγεία των πνευμόνων Πνευμονική εμβολή Έλα. Τυπικά συμπτώματα είναι δύσπνοια και πόνος στο στήθος, παρόμοια με καρδιακή προσβολή. Κατά κανόνα, οι θρόμβοι προκύπτουν στο φλεβικό στρώμα του αγγείου, αλλά μπορούν επίσης να εμφανιστούν στο αρτηριακό σύστημα. Σε αυτήν την περίπτωση, ο σχηματισμός θρόμβων μπορεί επίσης να οδηγήσει σε καρδιακή προσβολή ή εγκεφαλικό επεισόδιο.
Μώλωπες
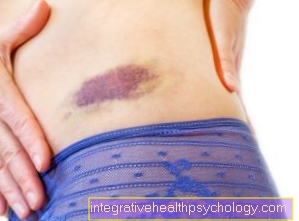
Μώλωπες (το λεγόμενο Αιματώματα) προκύπτουν μετά από σοκ ή κρούση. Ένα μικρό αιμοφόρο αγγείο είναι κατεστραμμένο, έτσι ώστε το αίμα να διαρρέει και να συλλέγεται στον περιβάλλοντα ιστό και να πήζει εκεί. Μια μώλωπα παραμένει. Σε υγιείς ανθρώπους, αυτός ο λεκές πρέπει να εξαφανιστεί εντελώς μετά από δύο έως τρεις εβδομάδες. Εάν η πήξη του αίματος μειωθεί, ακόμη και ελαφρά εξογκώματα οδηγούν σε σοβαρό μώλωπες. Εάν υπάρχει αιμορραγία, η αιμορραγία θα διαρκέσει περισσότερο και περισσότερο αίμα μπορεί να συσσωρευτεί στους ιστούς, κάνοντας το μώλωπα να φαίνεται πιο σοβαρό.
αιτίες
Μεταξύ των ασθενειών που σχετίζονται με μειωμένη πήξη, υπάρχουν ασθένειες των οποίων η αιτία είναι η δυσλειτουργία των αιμοπεταλίων (Αιμοπετάλια) είναι. Τα λειτουργικά αιμοπετάλια αποτελούν τη βάση του πρώτου μέρους της πήξης του αίματος, η αιμορραγία περιορίζεται από τη συσσώρευση κυττάρων. Σε διαταραχές αιμοπεταλίων, μπορεί να υπάρχει δυσλειτουργία ή έλλειψη αιμοπεταλίων. Συνήθως είναι μια ανεπάρκεια που μπορεί να είναι συγγενής ή αυτοάνοση, για παράδειγμα. Τα ειδικά φάρμακα μπορούν επίσης να το προκαλέσουν. Τυπικό για την παρουσία διαταραχής πήξης αιμοπεταλίων είναι η εμφάνιση μικρών αιμορραγιών δέρματος και βλεννογόνου (Πετέκια).
Εκτός από την έλλειψη αιμοπεταλίων, η έλλειψη παραγόντων πήξης είναι επίσης γνωστό ότι προκαλεί διαταραχή πήξης. Αυτό μπορεί να είναι μια συγγενής ή επίκτητη μορφή. Εάν υπάρχει έλλειψη παραγόντων πήξης, συνήθως υπάρχει αυξημένη συχνότητα μώλωπες και ακόμη και αιμορραγία στους μύες. Δεδομένου ότι το ήπαρ είναι υπεύθυνο για την παραγωγή παραγόντων πήξης, οι ασθένειες του ήπατος μπορούν επίσης να οδηγήσουν σε έλλειψη παραγόντων πήξης. Καθώς η βιταμίνη Κ απαιτείται επίσης από το ήπαρ για την παραγωγή ορισμένων παραγόντων πήξης, μια έλλειψη βιταμίνης Κ, για παράδειγμα λόγω της μειωμένης πρόσληψης βιταμίνης Κ με τροφή, οδηγεί σε αυξημένη τάση για αιμορραγία. Η επίδραση της βιταμίνης Κ μπορεί επίσης να εξουδετερωθεί από φάρμακα ή ασθένειες.
Οι δύο ασθένειες αιμοφιλίας είναι γενικά γνωστές για έλλειψη συγγενών παραγόντων (Αιμοφιλία Α και Β), στον οποίο λείπει ο παράγοντας 8 (XIII) ή ο παράγοντας 9 (IX). Σε σύγκριση με άλλες διαταραχές πήξης, ωστόσο, αυτή είναι μια σπάνια ασθένεια. Η αιμορροφιλία Α είναι πολύ πιο συχνή από την αιμορροφιλία Β. Και οι δύο μορφές αιμορροφιλίας σχετίζονται με υψηλό κίνδυνο αιμορραγίας, έτσι ώστε οι ασθενείς να πρέπει να προσαρμόσουν τον τρόπο ζωής τους στην ασθένεια, προκειμένου να αποφευχθούν απειλητικές για τη ζωή καταστάσεις. Συχνά ο ελλειπόμενος παράγοντας πήξης πρέπει να αντικατασταθεί (να αντικατασταθεί). Λόγω του τύπου της κληρονομιάς (Υποχωρητικός X-συνδεδεμένος, επηρεάζει κυρίως τα αγόρια. Κορίτσια / γυναίκες σπάνια πάσχουν από την ασθένεια, αλλά συχνά είναι φορείς (οι λεγόμενοι Αγωγοί) η ασθένεια. Η πιο συχνή συγγενής διαταραχή πήξης, η οποία εμφανίζεται σε περίπου ένα τοις εκατό του πληθυσμού, είναι το σύνδρομο von Willebrand. Σε αυτήν την ασθένεια, δεν λείπει παράγοντας πήξης, αλλά ο λεγόμενος παράγοντας von Willebrand, ο οποίος είναι σημαντικός για τη συσσώρευση αιμοπεταλίων. Σε αντίθεση με τους ασθενείς με αιμορροφιλία (αιμοφιλία), αυτοί που επηρεάζονται είναι λιγότερο περιορισμένοι στον τρόπο ζωής τους.
Υπάρχουν πολλές επίκτητες αιτίες υπερβολικής πήξης (θρομβοφιλία) που οδηγεί σε σχηματισμό θρόμβων. Αυτές είναι αιτίες που συνήθως μπορούν να αλλάξουν αλλάζοντας τον τρόπο ζωής σας. Οι παράγοντες κινδύνου για αυξημένη πήξη περιλαμβάνουν τη χρήση ορμονικών αντισυλληπτικών, την εγκυμοσύνη, τη μακρά ακινητοποίηση λόγω της κλίνης ή μακράς πτήσης, της υψηλής κατανάλωσης νικοτίνης και της παχυσαρκίας. Εάν υπάρχουν παράγοντες κινδύνου και έχει ήδη συμβεί θρόμβωση, συχνά συνταγογραφείται προφύλαξη από θρόμβωση, όπως το Marcumar. Οι γενετικές ασθένειες μπορούν επίσης να προκαλέσουν αυξημένη τάση για θρόμβωση. Αυτές οι ασθένειες περιλαμβάνουν τη μετάλλαξη του παράγοντα V Leiden, την ανεπάρκεια αντιθρομβίνης και τις ανεπάρκειες πρωτεΐνης C και πρωτεΐνης S.
Μπορεί επίσης να σας ενδιαφέρει το ακόλουθο θέμα: αιμοφιλία
Παράγοντας 5 (V)
Ο παράγοντας πήξης 5 (V) προάγει την ανάπτυξη θρομβίνης. Η θρομβίνη με τη σειρά της είναι σημαντική για το σχηματισμό του ικριώματος ινώδους, το οποίο σταθεροποιεί τα αιμοπετάλια αίματος που συνδέονται με την πληγή στο τοίχωμα του αγγείου. Η πρωτεΐνη C αναστέλλει τη δραστική της μορφή. Εάν υπάρχει μετάλλαξη στο γονίδιο του παράγοντα 5, η ασθένεια αναπτύσσεται "Παράγοντας 5 ασθένειαΠρόκειται για κληρονομική ασθένεια που κληρονομείται σε κυρίαρχο τρόπο κληρονομιάς.
(Η λέξη «πόνος» στο όνομα της νόσου δεν προέρχεται από το ρήμα «πόνος», παρεμπιπτόντως, αλλά από την ολλανδική πόλη του Λάιντεν, όπου ανακαλύφθηκε η ασθένεια). Η μετάλλαξη αλλάζει ελάχιστα τη δομή του παράγοντα πήξης 5 (V), έτσι ώστε ο ανταγωνιστής της, η πρωτεΐνη C, η οποία κανονικά συνδέεται με τον παράγοντα 5 (V) και αναστέλλει την υπερβολική πήξη, να μην μπορεί πλέον να αλληλεπιδράσει σωστά με τον παράγοντα 5. Ως αποτέλεσμα, το αίμα συσσωρεύεται πιο εύκολα, έτσι ώστε Αυξημένος κίνδυνος θρόμβωσης είναι. Οι θρομβώσεις συνήθως εμφανίζονται φλεβικά αγγείαπου μεταφέρουν το αποξυγονωμένο αίμα πίσω στην καρδιά. Το πόσο σοβαρή είναι η ασθένεια εξαρτάται από το εάν έχετε λάβει το νοσούν γονίδιο και από τους δύο γονείς και επομένως από το λεγόμενο γονίδιο ομόζυγος φορέας είναι ή μόνο από έναν γονέα (το λεγόμενο ετερόζυγος φορέας). Εάν είστε μόνο ετερόζυγος φορέας, ο κίνδυνος θρόμβωσης αυξάνεται κατά περίπου 10%, ενώ οι ομόζυγοι φορείς έχουν 50-100 φορές μεγαλύτερο κίνδυνο.
Πώς διαγιγνώσκεται η ασθένεια; Οι ασθενείς είναι συνήθως εμφανείς από το γεγονός ότι είναι πάνω από το μέσο όρο για αυτούς συχνά σε θρόμβωση έρχεται. Οι θρομβώσεις εμφανίζονται επίσης σε νεαρή ηλικία. Σε αυτές τις περιπτώσεις, η μετάλλαξη του παράγοντα V Leiden πρέπει πάντα να αποκλείεται από αιματολόγο (γιατρό που μελετά αίμα). Επιπλέον, υπάρχουν κυρίως άλλοι Τα μέλη της οικογένειας αρρώστησαν επίσηςέτσι σε αυτήν την περίπτωση α έγκαιρη διευκρίνιση βγάζει νόημα. Η μετάλλαξη προσδιορίζεται προσδιορίζοντας τον χρόνο πήξης. Κανονικά, η πήξη πρέπει να αναστέλλεται προσθέτοντας ενεργοποιημένη πρωτεΐνη C. Αυτό δεν συμβαίνει με το Factor V Leiden. Εάν αυτή η εξέταση είναι θετική, ακολουθεί μια γενετική εξέταση. Η μόνιμη φαρμακευτική θεραπεία δεν είναι κατ 'αρχήν απαραίτητη. Η προφύλαξη από τη θρόμβωση συνταγογραφείται μόνο σε περίπτωση θρόμβωσης ή εάν ο κίνδυνος θρόμβωσης αυξάνεται από άλλες περιστάσεις, όπως πτήση μεγάλων αποστάσεων.
Περισσότερες πληροφορίες για αυτό το θέμα μπορείτε να βρείτε στη διεύθυνση: Παράγοντας 5 που υποφέρει
Ανεπάρκεια πρωτεΐνης S
ο Πρωτεΐνη S είναι ένας σημαντικός παράγοντας στο σύστημα πήξης. Αναλαμβάνει τον καταρράκτη πήξης Καθήκον συνπαράγοντα και ενεργοποιεί την πρωτεΐνη C.. Μαζί οι δύο πρωτεΐνες σχηματίζουν μία συγκρότημαποιος ενεργοποίησε το Οι παράγοντες πήξης V και VIII απενεργοποιήθηκαν. Στη συνέχεια ακολουθεί αυτό λιγότερο ινώδες θα παραχθεί. Έτσι η πήξη αποδυναμώνεται.Λείπει η πρωτεΐνη S λόγω α γενετικό ελάττωμα ή εάν παράγεται πολύ λίγο στο ήπαρ, αυτό επηρεάζει ολόκληρο το σύστημα πήξης. Δεδομένου ότι η πρωτεΐνη S Εξαρτάται από τη βιταμίνη Κ μπορεί να είναι ένα ελάττωμα λόγω πολύ λίγου Βιταμίνη Κ σηκώνομαι. Ηπατική νόσος όπως Φλεγμονή ή χρόνια δυσλειτουργία μπορεί να οδηγήσει σε αυτήν. Άλλοι επίσης γενετικοί τύποι ασθενειών είναι δυνατά. Έτσι, η συνολική πρωτεΐνη S μπορεί να είναι σε φυσιολογικά όρια, αλλά δεν λειτουργεί σωστά. Λόγω του Ανεπάρκεια πρωτεΐνης S θα το Η πρωτεΐνη C δεν έχει ενεργοποιηθεί και αυτό μπορεί τότε το Παράγοντες V και VIII μην απενεργοποιήσετε. Η πήξη στη συνέχεια τρέχει λογικά ενισχυμένος που κάνει το αίμα πιο επιρρεπές Θρόμβοι αίματος για να αναπτυχθεί. Λόγω της αυξημένης τάσης των ασθενών να σχηματίζουν θρόμβους αίματος, πρέπει να ποικίλλουν ανάλογα με την ηλικία και την κατάσταση φάρμακα αραίωσης αίματος πάρτε για πρόληψη.
Περισσότερες πληροφορίες για αυτό το θέμα μπορείτε να βρείτε στη διεύθυνση: Ανεπάρκεια πρωτεΐνης S
Παράγοντας 7 (VII)
Ο παράγοντας πήξης 7 (VII) είναι επίσης γνωστός ως προκανονερτίνη και παίζει σημαντικό ρόλο στον καταρράκτη πήξης. Μια ανεπάρκεια του παράγοντα 7 (VII) ονομάζεται Υποπροπυρετιναιμία καθορισμένο. Η ασθένεια έχει αυξημένη τάση για αιμορραγία, με συμπτώματα παρόμοια με την αιμορροφιλία (ασθένεια αίματος). Η έλλειψη του παράγοντα 7 (VII) μπορεί, αλλά δεν πρέπει να κληρονομηθεί. Ο τρόπος κληρονομίας της ανεπάρκειας του παράγοντα 7 (VII) είναι υπολειπόμενος, πράγμα που σημαίνει ότι ένα ελαττωματικό γονίδιο πρέπει να κληρονομηθεί από κάθε γονέα για να ξεσπάσει η ασθένεια. Δεδομένου ότι ο παράγοντας 7 (VII) είναι ένας από τους παράγοντες πήξης που παράγει το ήπαρ ανάλογα με τη βιταμίνη Κ, μια ανεπάρκεια βιταμίνης Κ μπορεί επίσης να οδηγήσει σε ανεπάρκεια του παράγοντα 7 (VII). Η δραστηριότητα αυτού του παράγοντα μπορεί να αυξηθεί κατά τη διάρκεια της χειρουργικής επέμβασης, οδηγώντας σε αυξημένη πήξη.
Διάγνωση: δοκιμές
Εάν ο ασθενής περιγράφει τυπικά συμπτώματα που σχετίζονται με διαταραχές πήξης στον γιατρό, μπορεί διάφορες δοκιμές να ξεκινήσει. Σε κάθε περίπτωση, το αίμα πρέπει να ληφθεί και να εξεταστεί για αυτό.
Στο αίμα μπορεί τότε Αριθμός αιμοπεταλίων (Αιμοπετάλια) μπορεί να προσδιοριστεί. Αυτή είναι μια τυπική τιμή που ελέγχεται συνήθως σε κάθε δείγμα αίματος. Συχνά μια αιμορραγική διαταραχή γίνεται εμφανής μόνο ως μέρος του α Τακτική εξέταση αίματος τυχαία αναγνωρισμένη.
Εκτός από τον προσδιορισμό των αιμοπεταλίων, μπορείτε ακόμα ειδικές δοκιμές πήξης να εκτελεστεί. Σε αυτό το πλαίσιο, καθορίζεται η τιμή INR, το PTT και ο χρόνος PTZ, το οποίο τελικά είναι σε μεγάλο βαθμό το Χρόνος πήξης αντιστοιχεί. Για παράδειγμα, αυτές οι εξετάσεις διεξάγονται ως στάνταρ πριν από τις εργασίες ή άλλες παρεμβάσεις. Εάν υπάρχουν αποκλίσεις, αυτή είναι μια πρώτη ένδειξη διαταραχής πήξης του αίματος, αλλά η ακριβής αιτία δεν μπορεί ακόμη να προσδιοριστεί με σαφήνεια λόγω της εμφανούς τιμής. Η αιτία μπορεί ήδη να περιοριστεί, ανάλογα με την τιμή που αυξάνεται. Για να μπορέσουμε να προσδιορίσουμε ακριβώς ποιος παράγοντας πήξης είναι ανεπαρκής ή αν υπάρχει δυσλειτουργία των αιμοπεταλίων, πρέπει να διεξαχθούν περαιτέρω εξετάσεις αίματος σε εξειδικευμένο εργαστήριο πήξης. Για να καταλήξουμε στο συμπέρασμα ότι υπάρχει μια συγγενής ασθένεια, πρέπει επίσης να κανονιστεί μια γενετική εξέταση. Μερικές φορές Αναρρόφηση μυελού των οστών μπορεί να είναι απαραίτητο εάν ο γιατρός υποψιάζεται ότι έχει μειωθεί η παραγωγή αιμοπεταλίων στο μυελό των οστών. Αυτό μπορεί να συμβεί, για παράδειγμα, στο πλαίσιο της λευχαιμίας, ενός καρκίνου του αίματος.
Επιθυμία να έχετε παιδιά με αιμορραγική διαταραχή
Μια υπάρχουσα διαταραχή πήξης του αίματος με την έννοια της αυξημένης Κίνδυνος θρόμβωσης αυξάνει τον κίνδυνο αποβολής κατά το πρώτο τρίμηνο της εγκυμοσύνης. Αυτό ισχύει ιδιαίτερα εάν πρόκειται για μια ανιχνευμένη διαταραχή πήξης του αίματος που δεν αντιμετωπίζεται. Ακόμα και υπό κανονικές συνθήκες, ο κίνδυνος θρόμβωσης αυξάνεται λόγω των ορμονικών αλλαγών κατά τη διάρκεια της εγκυμοσύνης. Εάν υπάρχει επίσης αιμορραγική διαταραχή, η πιθανότητα είναι ακόμη μεγαλύτερη ότι θα υπάρξουν μικροί θρόμβοι αίματος μέσα στα αιμοφόρα αγγεία του Μητέρα τούρτα, ο πλακούντας, έρχεται. Οι θρόμβοι εμποδίζουν το έμβρυο να λάβει σωστή διατροφή και αποβολή.
Εάν μια γυναίκα είχε ήδη αποβολή δύο ή τρεις φορές, περίπου το ένα τέταρτο όλων των περιπτώσεων έχει αιμορραγική διαταραχή. Αυτό είναι συχνά ένα Παράγοντας V Μεταλλαγή Λάιντεν. Εάν μια αιμορραγική διαταραχή είναι γνωστή εκ των προτέρων, α Προφύλαξη από θρόμβωση να παρθεί. Για εγκύους, για παράδειγμα, η ηπαρίνη, η οποία πρέπει να εγχέεται καθημερινά, είναι κατάλληλη. Μάρκουμαρ, το οποίο διαφορετικά ορίζεται συχνά, μπορεί από Όχι έγκυες γυναίκες να λαμβάνεται επειδή το δραστικό συστατικό μπορεί να διέλθει από τον πλακούντα στο παιδί και μπορεί να οδηγήσει σε δυσπλασίες. Η επαρκής άσκηση και η χρήση καλτσών συμπίεσης μειώνουν φυσικά τον κίνδυνο θρόμβωσης.
Διαταραχές πήξης αίματος σε παιδιά
Εάν εμφανιστούν διαταραχές στην πήξη του αίματος στα παιδιά, είναι συχνά μια συγγενής διαταραχή, όπως η αιμοφιλία ή το πολύ συχνότερο σύνδρομο von Willebrand. Ειδικά όταν τα παιδιά παίζουν, οι μώλωπες και οι προσκρούσεις μπορούν να αναπτυχθούν πιο γρήγορα σε παιδιά με διαταραχή πήξης. Συχνά, οι μώλωπες σχηματίζονται επίσης σε άγνωστα μέρη, όπως στην πλάτη ή στο στομάχι, στα πόδια ή στα χέρια. Τα παιδιά με διαταραχή πήξης είναι επίσης αισθητά λόγω του σχηματισμού μώλωπες μετά από εμβολιασμούς ή επειδή το κάνουν συχνά και στις δύο πλευρές Επίσταξη.
Εκτός από τις συγγενείς ασθένειες, τα παιδιά που έχουν λοίμωξη / κρυολόγημα μπορούν επίσης να αναπτύξουν αγγειακή φλεγμονή στην οποία η πήξη είναι περιορισμένη και εκτεταμένη αιμορραγία του δέρματος ( Πουπούρα) τρένο. Η ασθένεια ονομάζεται Henoch-Schönlein purpura περιγράφει και εμφανίζεται συνήθως σε παιδιά ηλικίας δύο έως οκτώ ετών. Η αιτία της νόσου είναι η υπερβολική αντίδραση του ανοσοποιητικού συστήματος. ο ιδιοπαθή θρομβοκυτταροπενική πορφύρα (ITP) συμβαίνει επίσης μέσω υπερβολικής αντίδρασης του ανοσοποιητικού συστήματος μετά από μολύνσεις σε παιδιά. Η ασθένεια είναι πολύ παρόμοια με αυτήν Henoch-Schönlein purpura. Ωστόσο, έρχεται με το ITP στην καταστροφή αιμοπεταλίων και κατά συνέπεια σε αυξημένη τάση αιμορραγίας. Και οι δύο ασθένειες είναι μόνο προσωρινές ασθένειες και όχι χρόνιες ασθένειες όπως η αιμοφιλία.
Διαταραχές πήξης του αίματος με την έννοια της αυξημένης πήξης, οι οποίες σχετίζονται με αυξημένο κίνδυνο θρόμβωσης, συνήθως δεν εμφανίζονται σε παιδιά. Ο κίνδυνος θρόμβωσης τείνει να αυξάνεται στα γηρατειά.