Θρομβοπενία
εισαγωγή
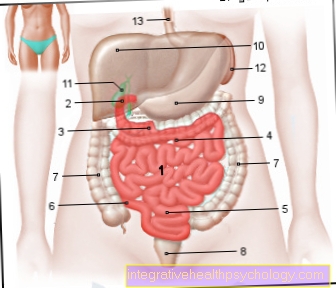
Τα λεγόμενα θρομβοκύτταρα (αιμοπετάλια) είναι ένας τύπος κυττάρου στο αίμα που είναι υπεύθυνο για την πήξη. Είναι επομένως ένα σημαντικό μέρος της αιμόστασης, καθώς προσκολλούνται στον κατεστραμμένο ιστό σε περίπτωση τραυματισμών και έτσι εξασφαλίζουν ότι η πληγή κλείνει. Εάν κάποιος μιλάει για θρομβοπενία, αυτό σημαίνει ότι υπάρχουν πολύ λίγα θρομβοκύτταρα στο αίμα. Θα λέγαμε το αντίθετο από αυτό, δηλαδή πάρα πολλά αιμοπετάλια Θρομβοκυττάρωση περιγράφω.

Πότε γίνεται επικίνδυνη η θρομβοπενία;
Σύμφωνα με τις τρέχουσες οδηγίες της DGHO, οι τάσεις αιμορραγίας ταξινομούνται ανάλογα με την έκταση της θρομβοπενίας. Φυσιολογικά, οι τιμές των αιμοπεταλίων κυμαίνονται από 150.000 έως 350.000 / μl. Οι παρατεταμένοι χρόνοι αιμορραγίας εμφανίζονται μόνο σε τιμές κάτω από 100.000 / μl · σε τιμές πάνω από αυτό, δεν αναμένεται αυξημένη τάση αιμορραγίας. Μεταξύ 50.000 και 100.000 / μl, η αιμορραγία συμβαίνει συνήθως μόνο με σοβαρούς τραυματισμούς. Με τον αριθμό των αιμοπεταλίων μεταξύ 30.000 και 50.000 / μl, μπορεί να παρατηρηθεί μάλλον αβλαβής πετεχιακή αιμορραγία και γενικά παρατεταμένος χρόνος αιμορραγίας.
Διαβάστε περισσότερα για το θέμα στη διεύθυνση: Πετέκια
Σοβαρές συνέπειες μπορούν να αναμένονται μόνο σε τιμές κάτω των 30.000 / μl. Αυτό μπορεί να είναι αυθόρμητη αιμορραγία στον εγκέφαλο (ενδοεγκεφαλική αιμορραγία) ή στο σύστημα οργάνων. Εμφανίζονται επίσης διάχυτα πετέχια στο δέρμα και στους βλεννογόνους.
αιτίες
Υπάρχουν πολλές αιτίες ανεπάρκειας αιμοπεταλίων. Ωστόσο, μπορούν να χωριστούν περίπου σε δύο περιοχές: είτε παράγονται πολύ λίγα λειτουργικά αιμοπετάλια είτε η κατανάλωση ή η υποβάθμιση στο αίμα είναι πολύ υψηλή.
Όπως τα περισσότερα συστατικά του αίματος, τα αιμοπετάλια παράγονται στο μυελό των οστών. Εάν υπάρχει βλάβη στο μυελό των οστών, αυτό μπορεί να σημαίνει ότι παράγεται μόνο μειωμένος αριθμός αιμοπεταλίων. Υπάρχουν πολλές αιτίες βλάβης του μυελού των οστών, αλλά προκαλείται κυρίως από τοξίνες όπως Φάρμακα, ακτινοβολία, δηλητηρίαση από μόλυβδο κ.λπ. ή που αποκτήθηκαν μέσω καρκίνου, ειδικά λευχαιμίας. Υπάρχουν επίσης σπάνιες υποκείμενες γενετικές ασθένειες (π.χ. σύνδρομο Wiskott-Aldrich) που περιορίζουν τη λειτουργία του μυελού των οστών.
Η έλλειψη βιταμίνης Β12 ή φολικού οξέος μπορεί επίσης να οδηγήσει σε μειωμένη παραγωγή, καθώς αυτά είναι σημαντικά συστατικά των αιμοπεταλίων.
Εάν η παραγωγή στο μυελό των οστών δεν περιορίζεται, η ζωή των αιμοπεταλίων στην κυκλοφορία του αίματος είναι πιθανό να μειωθεί. Μια ασυνήθιστα αυξημένη διάσπαση αιμοπεταλίων μπορεί να ευθύνεται για την ανεπάρκεια. Η αιτία εδώ θα μπορούσε να είναι ένα αυτοάνοσο ελάττωμα, στο οποίο το ανοσοποιητικό σύστημα του σώματός μας διασπά όλο και περισσότερο τα αιμοπετάλια. Παραδείγματα ασθενειών για αυτό θα ήταν ο λεγόμενος ερυθηματώδης λύκος ή η ρευματοειδής αρθρίτιδα. Τα φάρμακα ή ο καρκίνος μπορούν επίσης να αυξήσουν την κατανομή.
Τέλος, η κατανάλωση αιμοπεταλίων μπορεί να αυξηθεί λόγω βλάβης σε τεχνητές καρδιακές βαλβίδες, αιμοκάθαρση ή ορισμένες μολύνσεις (π.χ. EHEC). Η εγκυμοσύνη μπορεί επίσης να οδηγήσει σε χαμηλό αριθμό αιμοπεταλίων.
Διαβάστε περισσότερα για το θέμα: Αιτίες θρομβοπενίας
Μια άλλη αιτία μειωμένου αριθμού αιμοπεταλίων και αυξημένης τάσης για αιμορραγία μπορεί να είναι η αυτοάνοση νόσος Werlhof. Μάθετε περισσότερα στο: Η νόσος του Werlhof - είναι ιάσιμη;
Σύνδρομο HIT
Το σύνδρομο HIT (Θρομβοπενία που προκαλείται από ηπαρίνη) είναι μια αντίδραση με τη μορφή θρομβοπενίας μερικών ατόμων στο φάρμακο που χορηγείται για προφύλαξη από θρόμβωση ή αραίωση αίματος, την ηπαρίνη. Υπάρχουν δύο τύποι συνδρόμου HIT. Ο τύπος 1 HIT είναι μια αβλαβής παραλλαγή και συνήθως δεν είναι συμπτωματικός. Ο τύπος 2 HIT, από την άλλη πλευρά, μπορεί να είναι απειλητικός για τη ζωή. Μια ανοσολογική αντίδραση εμφανίζεται στο σώμα και ως αποτέλεσμα αναπτύσσονται αντισώματα. Τα αντισώματα ενεργοποιούν τα αιμοπετάλια. Τα ενεργά αιμοπετάλια οδηγούν σε αυξημένη πήξη του αίματος, η οποία μπορεί να οδηγήσει σε θρόμβους αίματος (Θρόμβοι) εμφανίζονται σε αρτηρίες και φλέβες. Επιπλέον, μπορεί να εμφανιστούν διαταραχές στα πολύ μικρά αιμοφόρα αγγεία και να οδηγήσουν σε βλάβη των ιστών λόγω της μειωμένης ροής του αίματος. Η κατανάλωση αιμοπεταλίων προκαλεί μείωση της συγκέντρωσης αιμοπεταλίων περισσότερο από το μισό.
Μπορεί επίσης να σας ενδιαφέρει αυτό το θέμα: Θρομβοπενία που προκαλείται από ηπαρίνη
λευχαιμία
Η λευχαιμία ονομάζεται καρκίνος του αίματος στην καθημερινή γλώσσα. Στη λευχαιμία, διαταράσσεται ο σχηματισμός νέων αιμοσφαιρίων. Υπάρχουν διαφορετικοί τύποι λευχαιμίας που προκαλούνται από διαφορετικές αιτίες. Υπάρχει πιθανότητα να εμφανιστεί θρομβοπενία με λευχαιμία. Συνήθως, ο σχηματισμός λευχαιμικών κυττάρων οδηγεί σε μετατόπιση του φυσιολογικού σχηματισμού αίματος στον μυελό των οστών, γεγονός που επηρεάζει επίσης το σχηματισμό αιμοπεταλίων στον μυελό των οστών. Εκτός από τα αιμοπετάλια, ο σχηματισμός των άλλων κυττάρων αίματος είναι επίσης μειωμένος.
Περισσότερες πληροφορίες για αυτό το θέμα μπορείτε να βρείτε στη διεύθυνση: Πώς αναγνωρίζετε τη λευχαιμία;
χημειοθεραπεία
Η χημειοθεραπεία ξεκινά συχνά για διάφορους καρκίνους. Τα χημειοθεραπευτικά και τα κυτταροστατικά είναι ισχυρά φάρμακα που συχνά σχετίζονται με παρενέργειες. Πολλά φάρμακα χημειοθεραπείας μπορούν να επηρεάσουν την παραγωγή αίματος στο μυελό των οστών. Ο σχηματισμός διαφόρων τύπων αιμοσφαιρίων μπορεί επομένως να επηρεαστεί, συμπεριλαμβανομένων των αιμοπεταλίων. Εκτός από τη θρομβοπενία, μπορεί να υπάρχει μείωση στα λευκά αιμοσφαίρια (Λευκοκυτταροπενία).
Μπορεί επίσης να σας ενδιαφέρει αυτό το θέμα: Παρενέργειες χημειοθεραπείας
Κίρρωση του ήπατος
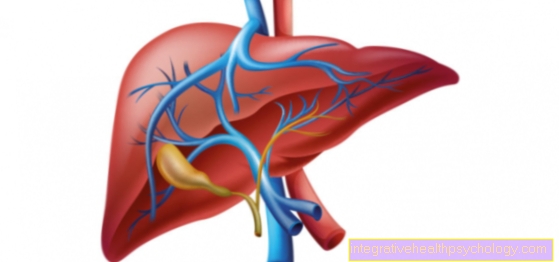
Η κίρρωση του ήπατος είναι ο όρος που χρησιμοποιείται για να περιγράψει την απώλεια υγιούς ηπατικού ιστού. Αυτό προκαλείται από διάφορες ασθένειες του ήπατος, όπως φλεγμονή του ήπατος (ηπατίτιδα) ή από μακροχρόνια κατάχρηση αλκοόλ. Η κίρρωση του ήπατος μπορεί να έχει πολλές συνέπειες, συμπεριλαμβανομένων των λεγόμενων οισοφαγικών κιρσών ή καρκίνου του ήπατος.
Η κίρρωση του ήπατος μπορεί επίσης να οδηγήσει σε θρομβοπενία. Το συκώτι καθαρίζει κανονικά το αίμα μας. Για το σκοπό αυτό, λαμβάνει εισροή μέσω του λεγόμενου κυκλώματος πύλης φλέβας. Εάν η λειτουργία του ήπατος είναι πλέον περιορισμένη, υπάρχει καθυστέρηση αίματος σε αυτό το φλεβικό σύστημα. Αυτό τώρα επηρεάζει επίσης τη σπλήνα, η οποία γίνεται μεγαλύτερη λόγω της αυξημένης καθυστέρησης αίματος και "αποθηκεύει προσωρινά" τόσο πολύ αίμα. Αυτό οδηγεί επίσης σε αναδιάταξη των αιμοπεταλίων. Αυτά δεν διανέμονται πλέον ομοιόμορφα στην κυκλοφορία του αίματος αλλά αποθηκεύονται σε μεγάλο βαθμό στον σπλήνα. Αυτός είναι ο λόγος που τα συμπτώματα ανεπάρκειας αιμοπεταλίων εμφανίζονται επίσης εδώ.
Αυτά τα φάρμακα μπορούν να προκαλέσουν θρομβοπενία
Υπάρχουν πολλά φάρμακα που μπορούν να προκαλέσουν θρομβοπενία. Οι ηπαρίνες ειδικότερα μπορούν να προκαλέσουν θρομβοπενία στο πλαίσιο του συνδρόμου HIT. Περαιτέρω δραστικά συστατικά φαρμάκων που μπορούν να οδηγήσουν σε θρομβοκυτταροπενία είναι, για παράδειγμα, τα ακόλουθα δραστικά συστατικά: Abciximab, επτιφιμπατίδη, tirofiban, πενικιλαμίνη, linezolid, σουλφοναμίδια, βανκομυκίνη, καρβαμαζεπίνη ή άλατα χρυσού, βαλπροϊκό άλας, παρακεταμόλη, ριφαμπικινιδίνη, υδροχλωροπιδίνη, ντιπροπυραμιδίνη, υδροχλωρική . Υπάρχουν άλλα φάρμακα που μπορούν να προκαλέσουν θρομβοπενία. Θα θέλατε ακριβείς πληροφορίες σχετικά με τις πιθανές παρενέργειες ενός φαρμάκου, όπως θρομβοπενία, θα πρέπει να διαβάσετε προσεκτικά το ένθετο της συσκευασίας.
διάγνωση
Το πρώτο σημαντικό βήμα στη διάγνωση είναι η συνομιλία μεταξύ γιατρού και ασθενούς. Ο γιατρός μπορεί να ρωτήσει εάν ο ασθενής έχει παρατεταμένο χρόνο αιμορραγίας, π.χ. έχετε παρατηρήσει μια μικρή τομή ή αυξημένο μώλωπες. Τα τρέχοντα φάρμακα, ειδικά φάρμακα αραίωσης αίματος όπως ηπαρίνη, ASA ή Marcumar και μια πιθανή οικογενειακή αιμορραγική τάση μπορεί να αποκαλύψει πιθανές αιτίες.
Αυτό ακολουθείται από τη φυσική εξέταση, στην οποία π.χ. μπορεί να γίνει αισθητή μια διευρυμένη σπλήνα, αλλά μπορούν επίσης να βρεθούν σημάδια των υποκείμενων ασθενειών που αναφέρονται παραπάνω.
Τέλος, είναι απαραίτητη μια εργαστηριακή εξέταση αίματος. Για παράδειγμα, το σχήμα και η ποσότητα των αιμοπεταλίων εκτιμάται μέσω μικροσκοπίου. Αυτό μπορεί επίσης να παρέχει ενδείξεις καρκίνου. Η επισήμανση της αιτίας της θρομβοπενίας είναι η λεγόμενη "μέσος όγκος αιμοπεταλίων«, Που μπορεί να κρίνει εάν υπάρχει διακοπή της παραγωγής ή βλάβη μέσω του μεγέθους των αιμοπεταλίων.
Εάν το εργαστήριο εμφανίσει θρομβοκυτταροπενία, η οποία δεν προκαλεί συμπτώματα και ανακαλύφθηκε κατά λάθος, το λεγόμενο "Ψευδοθρομβοπενία«Αποκλεισμός. Το εργαστηριακό αποτέλεσμα παραποιείται, για παράδειγμα, από τον μεγάλο χρόνο μεταφοράς του δείγματος αίματος.
Συμπτώματα
Τα αιμοπετάλια σταματούν την αιμορραγία.Εάν υπάρχει ανεπάρκεια, υπάρχει αυξημένη και παρατεταμένη τάση αιμορραγίας. Αυτό αρχικά γίνεται αντιληπτό από μικρά πράγματα: μια μικρή περικοπή αιμορραγεί σημαντικά περισσότερο, οι ελαφρές προσκρούσεις προκαλούν μώλωπες και συχνά εμφανίζεται αιμορραγία στη μύτη ή στα ούλα. Εάν ο αριθμός των αιμοπεταλίων είναι πάνω από 30.000 κύτταρα ανά μl, ορισμένοι ασθενείς δεν εμφανίζουν συμπτώματα.
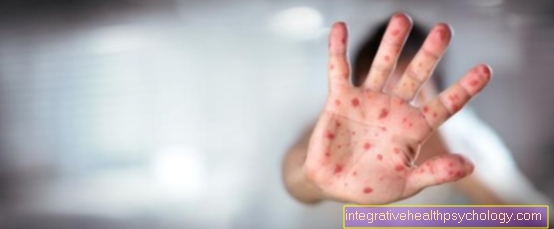
Εάν ο αριθμός των αιμοπεταλίων συνεχίσει να μειώνεται, εμφανίζονται τα λεγόμενα πετέκια, ελάχιστη αιμορραγία στο δέρμα, η οποία μπορεί να θεωρηθεί ως μικρές κοκκινωπές-μοβ κουκίδες. Επιπλέον, υπάρχουν μεγεθυμένοι μώλωπες και αυθόρμητη αιμορραγία στους βλεννογόνους.
Περισσότερες πληροφορίες σχετικά με το θέμα μπορείτε να βρείτε στη διεύθυνση: Πετέκια
Το Petechiae και η αυξημένη τάση για αιμορραγία μπορούν επίσης να δείξουν τη νόσο του Werlhof. Μάθετε περισσότερα στο: Η νόσος του Werlhof - είναι ιάσιμη;
Εάν η αιτία είναι μία από τις υποκείμενες ασθένειες που αναφέρονται παραπάνω, μπορεί να εμφανιστούν συγκεκριμένα συνοδευτικά συμπτώματα. Ο καρκίνος συχνά οδηγεί σε πυρετό, νυχτερινές εφιδρώσεις και ανεπιθύμητη απώλεια βάρους.
Η ρευματοειδής αρθρίτιδα εμφανίζεται σε επιπλέον προβλήματα στις αρθρώσεις. Εάν ο μυελός των οστών έχει υποστεί βλάβη, ωστόσο, η παραγωγή άλλων κυττάρων αίματος είναι επίσης συχνά κατεστραμμένη και αναιμία, μπορεί να εμφανιστεί αναιμία, η οποία συχνά σχετίζεται με κόπωση, κόπωση και ωχρότητα.
Δεδομένου ότι η θρομβοπενία έχει σοβαρή αιτία, τα συμπτώματα πρέπει πάντα να διευκρινίζονται με επίσκεψη στον γιατρό.
Μπορείτε να πάρετε θρόμβωση με θρομβοπενία;
Σε ειδικές περιπτώσεις, η θρομβοπενία και η θρόμβωση μπορεί να εμφανιστούν ταυτόχρονα. Για παράδειγμα, στην περίπτωση της πήξης της κατανάλωσης, η μείωση του αριθμού των αιμοπεταλίων είναι ένας πρώτος διαγνωστικός δείκτης. Ενώ στο οξύ στάδιο της DIC μπορεί αρχικά να υπάρχει σημαντικός σχηματισμός μικροθρόμβου με αγγειακή απόφραξη, νέκρωση και έμφραγμα οργάνου, στο προχωρημένο στάδιο, η αιμορραγία λόγω της κατανάλωσης παραγόντων πήξης είναι συχνά χαρακτηριστική.
Μπορεί επίσης να υπάρχει αυξημένος κίνδυνος θρόμβωσης στην περίπτωση σχετιζόμενης με την ηπαρίνη θρομβοπενίας. Αυτό οδηγεί σε θρομβοπενία μετά από χορήγηση ηπαρίνης. Πρέπει να γίνει διάκριση μεταξύ του προγνωστικά ευνοϊκού τύπου HIT1, ο οποίος βασίζεται σε άμεση αλληλεπίδραση μεταξύ ηπαρίνης και αιμοπεταλίων, και του πιο σοβαρού τύπου HIT2. Αυτό οδηγεί σε συσσωμάτωση αιμοπεταλίων ως αποτέλεσμα του σχηματισμού αντισωμάτων έναντι του ειδικού συμπλόκου του επιφανειακού πρωτεϊνικού παράγοντα αιμοπεταλίων 4 των αιμοπεταλίων και της ηπαρίνης. Ακόμα κι αν μπορεί να προσδιοριστεί μια μείωση στον απόλυτο αριθμό αιμοπεταλίων, οι συσσωματώσεις θρομβοκυττάρων μπορεί να οδηγήσουν σε θρομβοεμβολικά συμβάντα. Ο βασικός θεραπευτικός κανόνας στην περίπτωση του HIT2 είναι η άμεση διακοπή της υπάρχουσας χορήγησης ηπαρίνης και η αλλαγή της θεραπείας σε argatroban ή ανασυνδυασμένη ιρουδίνη. Η εξωτερική χορήγηση συμπυκνωμάτων αιμοπεταλίων αντενδείκνυται απολύτως!
Διαβάστε περισσότερα σχετικά με αυτό το θέμα στη διεύθυνση: Θρομβοπενία που προκαλείται από ηπαρίνη
Μπορώ να κουραστεί με θρομβοπενία;
Εάν υπάρχει έλλειψη σχηματισμού κυττάρων αίματος, μπορεί σίγουρα να εμφανιστούν συμπτώματα αυξημένης κόπωσης ή μείωση της απόδοσης και κακή συγκέντρωση. Στην περίπτωση μεμονωμένης ανεπάρκειας αιμοπεταλίων, ωστόσο, συνήθως δεν αναμένονται συμπτώματα κόπωσης. Ωστόσο, στην ειδική μορφή κακοήθης αναιμίας, μπορεί να προσδιοριστεί μείωση της συγκέντρωσης όλων των σειρών αιμοσφαιρίων. Προκαλείται από την έλλειψη βιταμίνης Β12 (εξωγενής παράγοντας) προκαλούνται. Ο κυρίως μειωμένος αριθμός ερυθροκυττάρων και η σχετιζόμενη μεγαλοβλαστική (υπερχρωματική / μακροκυτταρική) αναιμία μπορούν να οδηγήσουν σε κόπωση.
θεραπεία
Η θεραπεία της θρομβοπενίας εξαρτάται από την αιτία της. Εάν μια λοίμωξη ή εγκυμοσύνη είναι η αιτία της θρομβοπενίας, συνήθως εξαφανίζεται μόνη της.
Εάν υπάρχει υποκείμενη ασθένεια, πρέπει να αντιμετωπιστεί. Σε περίπτωση ανεπάρκειας βιταμίνης Β12 και φολικού οξέος, η αποζημίωση πρέπει να παρέχεται μέσω πρόσθετης πρόσληψης. Τα φάρμακα που οδηγούν σε παθολογική μείωση των αιμοπεταλίων θα πρέπει να επαναχορηγούνται ή να διακόπτονται και να αντικαθίστανται με καλύτερα ανεκτά παρασκευάσματα. Τα συμπτώματα που προκαλούνται από αυτοάνοσες ασθένειες μπορούν να βελτιωθούν από ειδικούς με συγκεκριμένα ανοσοκατασταλτικά φάρμακα. Οι ασθένειες του καρκίνου αξιολογούνται και αντιμετωπίζονται επίσης από ειδικούς. Εάν η σπλήνα διογκωθεί πολύ, μπορεί να πρέπει να αφαιρεθεί.
Εάν η ανεπάρκεια αιμοπεταλίων είναι σε απειλητική για τη ζωή περιοχή μικρότερη από 10.000 αιμοπετάλια ανά μl αίματος, δίδονται συμπυκνώματα αιμοπεταλίων τα οποία, όπως οι μεταγγίσεις αίματος, προσθέτουν ξένα αιμοπετάλια στο αίμα. Και εδώ πρέπει επίσης να εντοπιστεί και να αντιμετωπιστεί η αιτία της ανεπάρκειας αιμοπεταλίων.
Διαβάστε επίσης το άρθρο: Θρομβοπενία.
φαρμακευτική αγωγή
Δεν υπάρχει γενική φαρμακευτική θεραπεία για τη θρομβοκυτταροπενία επειδή οι αιτίες ποικίλλουν ευρέως.
Για παράδειγμα, ανοσοκατασταλτικά φάρμακα χρησιμοποιούνται σε αυτοάνοσες ασθένειες. Αυτά καταστέλλουν το ανοσοποιητικό σύστημα του σώματος και έτσι αποτρέπουν την υπερβολική διάσπαση των αιμοπεταλίων. Παραδείγματα από αυτήν την ομάδα φαρμάκων θα ήταν γλυκοκορτικοειδή ή ειδικά αντισώματα.
Είναι επίσης σημαντικό να ελέγξετε το φάρμακο που παίρνετε αυτήν τη στιγμή. Ισχυρά αραιωτικά αίματος όπως η ασπιρίνη® ή η ηπαρίνη μπορεί να οδηγήσουν σε θρομβοκυτταροπενία και θα πρέπει να διακοπεί ή να χορηγηθεί εκ νέου ανάλογα.
Διαβάστε περισσότερα σχετικά με αυτό το θέμα στη διεύθυνση: Θρομβοπενία που προκαλείται από ηπαρίνη
Πώς μπορεί να βοηθήσει η κορτιζόνη;
Η χρήση κορτιζόνης ως ανοσοκατασταλτικού πρωταρχικά παίζει ρόλο στην αυτοανοσολογικά προκαλούμενη θρομβοπενία. Πάνω απ 'όλα, θα πρέπει να αναφερθεί η νόσος του Werlhof (ITP) που περιγράφεται παραπάνω. Ο στόχος της χορήγησης κορτιζόνης είναι η αύξηση του απόλυτου αριθμού αιμοπεταλίων αναστέλλοντας τα αντισώματα που κατευθύνονται έναντι των αιμοπεταλίων. Εάν αυτό δεν συμβεί αμέσως, μια θεραπεία υψηλής δόσης μπορεί πιθανώς να οδηγήσει σε βελτίωση με τη μορφή αρκετών κύκλων. Η θεραπεία με κορτιζόνη (θεραπεία με γλυκοκορτικοειδή) μπορεί να επιτύχει προσωρινή ή μόνιμη θεραπευτική επιτυχία. Αυτό ονομάζεται διαρκής ύφεση.
Naturopathy
Για να υποστηρίξει την κατάλληλη θεραπεία για την υποκείμενη ασθένεια, ο ασθενής μπορεί να αυξήσει τον αριθμό των αιμοπεταλίων αλλάζοντας τον τρόπο ζωής του. Η μέτρια άσκηση ή ο αθλητισμός θεωρείται χρήσιμη. Επιπλέον, υπάρχει μια υγιεινή διατροφή πλούσια σε φυτικές ίνες και βιταμίνες.
Οι βιταμίνες C, D, K και B12 είναι ιδιαίτερα χρήσιμες εδώ. Υπάρχει πολλή βιταμίνη C στα εσπεριδοειδή (λεμόνια, ακτινίδια, πορτοκάλια) ή σε ορισμένα λαχανικά (λάχανο, ντομάτες, μπρόκολο). Η βιταμίνη Β12 και το φολικό οξύ μπορούν φυσικά να συμπληρωθούν με γαλακτοκομικά προϊόντα, ψάρια, αυγά και σπανάκι. Φυσικά, υπάρχουν επίσης αντίστοιχα συμπληρώματα για τις βιταμίνες, τα οποία μπορείτε να αγοράσετε σε συνεννόηση με τον οικογενειακό γιατρό στο φαρμακείο.
Τα υγιή ωμέγα-3 λιπαρά οξέα, τα οποία βρίσκονται όλο και περισσότερο στα ψάρια, τα φυτικά έλαια και τους ξηρούς καρπούς, λέγεται επίσης ότι έχουν θετική επίδραση στον αριθμό των αιμοπεταλίων.
Τέλος, συζητείται επίσης μια θετική επίδραση φυτικών συστατικών από πράσινο τσάι, λευκό giseng, φύλλα ελιάς και πιπερίνη.
Είναι σημαντικό να σημειωθεί ότι τέτοια θεραπεία δεν πρέπει ποτέ να πραγματοποιείται από μόνη της και πρέπει πάντα να γίνεται σε συνεννόηση με τον οικογενειακό γιατρό!
Μπορεί η δίαιτα να βελτιώσει τη θρομβοπενία;
Μια ελαφρά μείωση των αιμοπεταλίων μπορεί να αντισταθμιστεί κάνοντας ορισμένες προσαρμογές στην πρόσληψη τροφής. Βασικά, μια δίαιτα που περιέχει βιταμίνη Β και βιταμίνη C έχει δείξει παραγωγική επίδραση στην αύξηση του αριθμού των αιμοπεταλίων. Τα τρόφιμα που είναι ιδιαίτερα πλούσια σε αυτές τις δύο βιταμίνες είναι ντομάτες, εσπεριδοειδή και πράσινα φυλλώδη λαχανικά. Άλλα σημαντικά υποστηρίγματα στο σχηματισμό αιμοπεταλίων είναι η βιταμίνη D, το φολικό οξύ και η βιταμίνη Β12. Τα τρόφιμα που περιέχουν ωμέγα-3 όπως λιναρόσπορο, κραμβέλαιο, ξηροί καρποί, σπόροι και θαλασσινά θα πρέπει επίσης να διαδραματίζουν υποστηρικτικό ρόλο. Βασικά, εκτός από μια ισορροπημένη διατροφή με πλούσια σε βιταμίνες πρόσληψη, πρέπει να αποφεύγεται η πρόσληψη αλκοόλ, καφεϊνούχων ποτών και εξευγενισμένων σακχάρων.
Ποιες μπορεί να είναι οι μακροπρόθεσμες συνέπειες της θρομβοπενίας;
Κατ 'αρχήν, ένας μόνιμα χαμηλός αριθμός αιμοπεταλίων μπορεί να οδηγήσει σε αιμορραγικά συμβάντα με τις ακόλουθες επιπλοκές. Ωστόσο, η αιμορραγία λόγω θρομβοπενίας ή θρομβοκυτταροπάθειας (π.χ. λόγω θεραπείας με ASA) περιορίζεται ως επί το πλείστον στην αιμορραγία του δέρματος από πετέχει. Μάλλον, αυτά τα συμπτώματα είναι ενδεικτικά μιας διαγνωστικής παρέμβασης από το ότι αυτή η αιμορραγία του δέρματος των πετρών έχει εκτεταμένη προγνωστική αξία. Ωστόσο, οι θρομβοκυτταροπενίες μπορεί να εμφανιστούν σε συνδυασμό με διάφορες σοβαρές ασθένειες όπως ορισμένες αναιμίες (π.χ. κακοήθης αναιμία) και λευχαιμία καθώς και άλλες ασθένειες του μυελού των οστών. Ένα ευρύτερο διαγνωστικό φάσμα όπως Χρησιμοποιήστε εργαστηριακά διαγνωστικά ή διαγνωστικά συσκευών για να αποφύγετε πιθανές επιπλοκές.
Θρομβοπενία κατά την εγκυμοσύνη - τι μπορεί να σημαίνει;
Σε περίπου 5-10% όλων των κυήσεων, οι γυναίκες έχουν μια μικρή πτώση στον αριθμό των αιμοπεταλίων τους. Αυτό σημαίνει μείωση των αιμοπεταλίων κατά 15% (η λεγόμενη θρομβοπενία εγκυμοσύνης). Αυτή η ελαφρά μείωση των αιμοπεταλίων είναι η δεύτερη πιο συχνή παθολογική αλλαγή στον αριθμό αίματος μετά από εκδηλωμένη αναιμία εγκυμοσύνης. Η ελαφρά ανεπάρκεια αιμοπεταλίων εμφανίζεται κυρίως κατά το τελευταίο τρίμηνο (τρίτο της εγκυμοσύνης) της εγκυμοσύνης.
Σε γενικές γραμμές, εάν μειωθεί ο αριθμός των αιμοπεταλίων, υπάρχει αυξημένη τάση για αιμορραγικές επιπλοκές με τη μορφή πετεχιών (μικρή αιμορραγία του δέρματος). Ωστόσο, είναι σημαντικό να γίνει διάκριση μεταξύ μιας αδύναμης και μιας ισχυρής πτώσης. Εάν η μείωση είναι σχετικά ασθενής, όπως στις περισσότερες περιπτώσεις θρομβοπενίας εγκυμοσύνης, δεν αναμένεται αιμορραγία σε ορισμένες περιπτώσεις, καθώς ο οργανισμός δείχνει μόνο μια αποσυμπίεση της πήξης του αίματος σε πολύ χαμηλούς αριθμούς αιμοπεταλίων.
Πρέπει επίσης να γίνει διάκριση μεταξύ της θρομβοκυτταροπενίας ως προς την αιτία της νόσου. Στη συνηθέστερη μορφή εγκυμοσύνης θρομβοκυτταροπενία (Θρομβοκυτταροπενία κύησης) συνήθως δεν υπάρχει κίνδυνος για τη μητέρα και το παιδί με τη μορφή αιμορραγικών επιπλοκών. Με την αυτοάνοση θρομβοκυτταροπενία, από την άλλη πλευρά, η μητέρα μπορεί να έχει αυξημένη τάση για αιμορραγία κατά τη διάρκεια της περιόδου γέννησης. Στην περίπτωση των νεογέννητων, μπορεί επίσης να εμφανιστεί σοβαρή αιμορραγία λόγω της διέλευσης των αυτοαντισωμάτων έναντι των αιμοπεταλίων μέσω του πλακούντα. Κατ 'αρχήν, όταν συμβαίνει αιμορραγία στη μητέρα και το παιδί με τη μορφή εγκεφαλικής αιμορραγίας ή όλων των αιμορραγιών οργάνων, είναι δυνατές διάφορες μορφές εκδήλωσης.
Όσον αφορά τη διαφορική διάγνωση, είναι πολύ σημαντικό να διαφοροποιηθούν αυτές οι τυπικές θρομβοπενίες εγκυμοσύνης χωρίς επιπλοκές από άλλες κλινικές εικόνες. Πάνω απ 'όλα, η επιπλοκή που αναπτύσσεται συχνά κατά τη διάρκεια της εγκυμοσύνης, το σύνδρομο HELLP και η εκλαμψία (δηλητηρίαση από την εγκυμοσύνη). HELPP χρονολογικά σημαίνει μια αιμόλυση (καταστροφή αιμοσφαιρίων διαφορετικής προέλευσης), αύξηση των ηπατικών ενζύμων και μείωση των αιμοπεταλίων. Ενώ οι δύο πρώτες διαγνωστικές ανωμαλίες ειδικότερα μπορεί να οδηγήσουν σε συμπτωματικές επιπλοκές, η φυσιολογική θρομβοπενία κύησης συνήθως αποδεικνύεται ως ασυμπτωματική φάση κύησης. Τα συμπτώματα δεν αναμένονται μετά τη γέννηση. Αντίθετα, η εργαστηριακή διαγνωστική θρομβοπενία εξαφανίζεται σε σύντομο χρονικό διάστημα.
Διαβάστε περισσότερα σχετικά με αυτό το θέμα στη διεύθυνση: Σύνδρομο HELLP
Θρομβοπενία σε νεογέννητα - Τι μπορεί να είναι;
Πρέπει να γίνει μια βασική διάκριση μεταξύ συγγενών και επίκτητων θρομβοπενιών στο νεογέννητο. Η θρομβοπενία εμφανίζεται πριν από τη γέννηση ή από τις πρώτες ημέρες της ζωής (συγγενής) ή κατά τη διάρκεια των πρώτων εβδομάδων έως μηνών (που αποκτήθηκαν). Οι περισσότερες θρομβοκυτταροπενίες στον άνθρωπο εμφανίζονται ως αποτέλεσμα π.χ. Λοιμώξεις ή ως παρενέργεια του φαρμάκου.
Μια σημαντική μορφή είναι η ιδιοπαθή ανοσοποιητική θρομβοπενική πορφύρα (ITP). Η νόσος του Werlhof είναι συνώνυμη με την ITP. Με αυτήν την κλινική εικόνα, υπάρχει συνήθως μια μεμονωμένη πτώση στα αιμοπετάλια στην παιδική ηλικία (επηρεάζει μόνο τα αιμοπετάλια) με αριθμούς κάτω από 100.000 / ul. Η αιτία της ITP εξακολουθεί να είναι άγνωστη, αν και θεωρούνται προηγούμενες ιογενείς λοιμώξεις του ανώτερου αναπνευστικού συστήματος. Η νόσος του Werlhof είναι η πιο κοινή αιτία αιμορραγικών τάσεων στην παιδική ηλικία. Υπάρχουν δύο πιθανά διαγνωστικά σημεία που υποδηλώνουν ITP. Από τη μία πλευρά, IgG αντισώματα μπορούν να ανιχνευθούν στο πλάσμα του αίματος που κατευθύνονται έναντι των αιμοπεταλίων και συχνά σχηματίζονται στον μη διευρυμένο σπλήνα. Επιπλέον, υπάρχει μια απομονωμένη θρομβοκυτταροπενία λόγω μειωμένης διάρκειας ζωής με αντιδραστήρια αυξημένη μεγακαρυοποίηση στο στίγμα του μυελού των οστών.
Ως συγγενείς μορφές θρομβοπενίας, διάφορες ασθένειες μπορεί να είναι η αιτία. Κατά κανόνα, ωστόσο, αυτά είναι πολύ σπάνια και χωρίζονται στην παρουσία ενός μειωμένου σχηματισμού αιμοπεταλίων ή του σχηματισμού ελαττωματικών αιμοπεταλίων, τα οποία στη συνέχεια διασπώνται πρόωρα. Πρέπει να γίνει αναφορά εδώ για συγγενή αιμακαρυοκυτταρική θρομβοπενία (CAMT). Αυτό δείχνει μειωμένο σχηματισμό των προδρόμων κυττάρων των αιμοπεταλίων, των μεγακαρυοκυττάρων στο μυελό των οστών. Το πρόβλημα εδώ είναι μια βλάβη στο σχηματισμό άλλων σειρών αιμοσφαιρίων που γίνεται πιο δύσκολη. Μια μεταμόσχευση μυελού των οστών θα πρέπει να θεωρείται ως μια μορφή θεραπείας εδώ.
Επιπλέον, το σύνδρομο Wiskott-Aldrich (WAS) είναι μια άλλη ασθένεια της συγγενούς θρομβοπενίας. Αυτό το σύνδρομο σχετίζεται με ανοσοανεπάρκεια. Ως εκ τούτου, οι πάσχοντες ασθενείς πάσχουν από τάση αιμορραγίας καθώς και πιθανή αυξημένη ευαισθησία σε λοιμώξεις. Το έκζεμα (φλεγμονή του δέρματος με φαγούρα και σχηματισμός βλατίδων και κοκκίνισμα του δέρματος) και φλεγμονώδεις παθήσεις του εντέρου είναι επίσης κοινά εδώ. Τα αρσενικά άτομα επηρεάζονται σχεδόν αποκλειστικά, καθώς το WAS κληρονομείται με x-συνδεδεμένο τρόπο.
Στο σύνδρομο Bernard-Soulier (BSS), παρατηρούνται παθολογικά διευρυμένα αιμοπετάλια, τα οποία υπόκεινται σε σοβαρό λειτουργικό ελάττωμα και συνεπώς απορρίπτονται. Επιπλέον, μεταξύ των συγγενών θρομβοκυτταροπενιών, θα πρέπει να αναφερθεί η μακροθροκυτταροπενία που συνδέεται με Χ με διαταραχή του σχηματισμού αιμοπεταλίων και ερυθροκυττάρων (ερυθρά αιμοσφαίρια) και των ασθενειών που σχετίζονται με το MYH9 με σύνθετα ελαττώματα στο γονίδιο MYH9.
Θρομβοπενία και αλκοόλ - ποια είναι η σχέση;
Η σύνδεση μεταξύ θρομβοκυτταροπενίας και αυξημένης κατανάλωσης αλκοόλ μπορεί ασφαλώς να αποδειχθεί. Ο μυελός των κόκκινων οστών, στον οποίο σχηματίζονται όλα τα κύτταρα του αίματος, είναι πολύ ευαίσθητος σε διάφορες τοξικές επιδράσεις. Εκτός από την έκθεση σε ακτινοβολία (π.χ. κατά τη διάρκεια ακτινοθεραπείας), αυτό περιλαμβάνει επίσης χημειοθεραπεία ή ουσίες που περιέχουν βενζόλιο. Ένα παρατεταμένο αυξημένο επίπεδο αλκοόλης στο αίμα μπορεί επίσης να έχει τοξική επίδραση στον μυελό των οστών και να οδηγήσει σε εξασθενημένο σχηματισμό αιμοπεταλίων, επειδή το αλκοόλ ταξινομείται ως ισχυρό κυτταρικό δηλητήριο υπό την ευρύτερη έννοια. Κατά συνέπεια, πρέπει να τηρούνται αυστηροί περιορισμοί αλκοόλ κατά τη χημειοθεραπεία ή την ακτινοθεραπεία.
Διαβάστε περισσότερα σχετικά με αυτό το θέμα στη διεύθυνση: Συνέπειες του αλκοόλ
Θρομβοπενία στο HIV
Η σχετιζόμενη με την HIV θρομβοπενία μπορεί επίσης να συμβεί στην περίπτωση μόλυνσης από HIV. Είναι μια από τις πιο κοινές παθολογικές αλλαγές αίματος στον HIV. Ελλείψει αντιρετροϊκής θεραπείας, η συχνότητα αυξάνεται σημαντικά με τη διάρκεια της λοίμωξης. Η θρομβοπενία που σχετίζεται με τον HIV βασίζεται σε δύο μηχανισμούς παρακάτω. Από τη μία πλευρά, υπάρχει αυξημένη, ανοσολογικά επαγόμενη αποδόμηση των αιμοπεταλίων.
Από την άλλη πλευρά, η παραγωγή αιμοπεταλίων στον μυελό των οστών με τη μορφή των προδρόμων κυττάρων μεγακαρυοκύτταρα είναι επίσης μειωμένη. Οι περισσότεροι προσβεβλημένοι ασθενείς εμφανίζουν αρχικά αιμορραγία χωρίς επιπλοκές, όπως αιμορραγία του βλεννογόνου, εκχύμωση, επίσταξη (ρινορραγίες) και αιμορραγία των ούλων (αιμορραγία των ούλων). Ωστόσο, η ενδοεγκεφαλική και γαστρεντερική αιμορραγία (εγκεφαλική αιμορραγία και γαστρεντερική αιμορραγία) μπορεί να εμφανιστεί σπάνια. Ωστόσο, σε αυτήν την περίπτωση τα αιμοπετάλια πρέπει να πέσουν σε τιμές κάτω των 30.000 / μl. Διαγνωστικά διακρίσιμο π.χ. Η θρομβοπενία που σχετίζεται με τον ιό HIV από το ITP οφείλεται κυρίως στη μέτρια σπληνομεγαλία και στους διευρυμένους λεμφαδένες.
Μπορείτε να βρείτε περισσότερες πληροφορίες για αυτό το θέμα εδώ: HIV